Что ни говори, а взрослый человек должен знать, как оказывать первую помощь при ожогах народными средствами, ведь они легкодоступны и эффективны. Нет, конечно, можно достать аптечный Пантенол или другие чудеса фармацевтики, вот только мне они почему-то ни разу не помогли.
 Жизнь заставила меня найти и записать целый арсенал средств от ожогов – на кухне они просто незаменимы. Каждая мама знает, как непросто готовить с маленькими детьми. Пока за всеми уследишь, сама можешь руку горячим паром обдать или к раскаленной сковороде в спешке притронуться или… В общем, всякое может случиться.
Жизнь заставила меня найти и записать целый арсенал средств от ожогов – на кухне они просто незаменимы. Каждая мама знает, как непросто готовить с маленькими детьми. Пока за всеми уследишь, сама можешь руку горячим паром обдать или к раскаленной сковороде в спешке притронуться или… В общем, всякое может случиться.
Но это мы, взрослые. Гораздо хуже, когда страдают дети. Каждая мама должна уметь быстро оказать первую помощь при ожоге дома, а уж потом обращаться к врачу в случае необходимости. Поэтому сначала публикую проверенные средства, которые можно применять для лечения детей. А затем уже перейду к более сложным составам, успешно врачующие тяжелые ожоги и незаживающие раны.
Ожоги: первая помощь при ожогах у детей

√ При легких бытовых ожогах (кипятком, паром, касанием к горячей поверхности) первое, что нужно сделать – подержать пораженный участок тела над проточной холодной водой . Если это лицо малыша, то обильно смачивайте обожженное место холодной водой из ладони над умывальником или ванной. Делать так нужно долго, не менее 10 минут, пока кожа достаточно охладится.
Это самый простой способ, который позволяет очень быстро , убрать красноту, предотвратить появление волдырей или раны. Если есть возможность, после воды можно приложить лед, завернутый в полотенце из натуральной ткани.
Чаще всего дети обжигаются кипятком или касанием к горячим поверхностям. В таких случаях есть еще много хороших проверенных способов лечения. Итак, инструкция для мам (и не только).
Ожог кипятком: что делать в домашних условиях

Эти домашние средства подходят как малышам, так и взрослым:
♦ Как только случилась такая беда, нужно натереть на терке картошку с кожурой, и прикладывать кашицу к месту ожога. Менять каждые 10-15 минут в течение часа, а то и двух (зависит от степени поражения, чем сильнее ожог, тем дольше прикладывать и чаще менять). Это быстрое лечение небольших ожогов, которое снимает боль и предотвращает появление ран.

♦ Проверено на себе и детях следующее хорошее средство: как только кто-то из домочадцев , сразу же слегка взбейте белок куриного яйца вилкой и нанесите его на область поражения. Вначале будет сильно печь, но через 1-2 минуты боль утихнет. Этот метод хорош тем, что даже при сильных ожогах кипятком волдыри и раны, как правило, не остаются.
♦ Если при ожоге кипятком что делать в домашних условиях вы не знаете (паника и пр.), то вспомните об обычной муке, которая наверняка есть на кухне. Присыпаете мукой обожженное место, и боль утихает моментально. А чтобы не было волдырей или слезшей кожи ожог нужно смазать мукой обильно, толстым слоем и подержать подольше.

♦ Не забывайте о простом хозяйственном мыле. Если сразу натереть кусочком влажного мыла место небольшого ожога, то боль и краснота уйдут очень быстро. Но годится для этого только серое или коричневое мыло, новомодные нынче белые синтетические заменители совершенно не подходят.
♦ Что еще есть в каждом доме? Наверняка, свекла всегда найдется. Так вот, при ожогах кашица из натертой свеклы тоже отлично помогает. Нужно просто обложить место ожога свеженатертой мякотью. Никаких следов ожога не останется.
♦ Также «работает» и тыква. Свежую мякоть натереть на терке и прикладывать к пораженному участку кожи. Такое лечение особенно подходит детям при обычных бытовых ожогах, потому как быстро снимает боль и охлаждают кожу. Кстати, тыквенными теплыми компрессами можно а при введении блюд из этого овоща в меню, то удается справиться с .

♦ Есть и такой способ: таблетку «Пенициллина» растереть в порошок и присыпать место ожога. Не будет ни боли, ни волдырей. Растирается таблетка просто: в одну ложку положить пилюлю (держим ложку в руке), а другой надавливаем на таблетку и растираем ее круговыми движениями. На все уходит несколько секунд.
♦ У знакомой маленькая дочка ошпарила плечи кипятком (опрокинула чашку с чаем). Бабушка оторвала несколько веточек алое, срезала колючки, размяла и приложила к обожженным местам. Так сделали раза 3-4 за вечер, на ночь привязали пластинки алое эластичным бинтом, и на следующий день все было в порядке.
♦ Также можно смазать ожог натуральным медом. Сразу перестает печь и волдырей удается избежать.

♦ А это простой способ подходит только для взрослых. При ожогах, порезах и незаживающих ранах поможет аптечная настойка эхинацеи. Просто пропитайте полоску бинта настойкой и приложите к пораженному участку. Делать несколько раз в день.
Такие простые методы помогают справиться с небольшими ожогами. Но есть случаи серьезные и обычные способы не помогают. Конечно, при сильных ожогах нужно обратиться в больницу. Однако даже после лечения у многих остаются незаживающие раны, язвы или сочащиеся трещины. И таких людей выписывают! Начинаются месяцы, а то и годы мучений – перевязки, смазывания, уколы антибиотиков и пр. А ведь исцелиться можно, нужно только найти подходящее народное лекарство.
Лечение сильных ожогов и незаживающих ран
Яичный желток от сильных ожогов
При сильном ожоге сварить 4 яйца вкрутую (варить не менее 15 минут, чтобы желток был более твердым). Яйца очистить, вынуть желтки. На разогретой сухой сковородке нужно жарить вареные желтки, разминая их вилкой. Через 15-20 минут из желтковой массы начнет отделяться жидкость, которую нужно слить в чистую посуду. Это и есть бесценное лекарство при сильных ожогах.
Смазывать места ожогов по несколько раз в день. Если есть кровоточащие раны, намотать на пальцы стерильный бинт и мазать мазью все пораженные участки. Заживление будет быстрым, а сила мази такова, что даже шрамов у многих не остается. При большом участке поражения использовать нужно 10-15-20 яиц, а баночку с целебной жидкостью хранить в холодильнике. Срок годности – неограниченный.

Еще один вариант этого рецепта
Одна женщина рассказала мне, что своего взрослого сына она лечила тоже такой мазью, но приготовленной по-другому. Работая на стройке, он обварил горячей смолой ногу, кожа слезла моментально и боль была ужасная. Мать тут же сварила 20 яиц, желтки положила в утятницу и томила в духовке около 4 часов. В итоге получилась однородная масса, которой и смазывали рану. Лечение безболезненное, у этого мужчины не осталось ни шрамов, ни рубцов. Говорят, действует мазь безотказно.
Дубовая кора для лечения обожженных участков тела
2 столовые ложки дубовой коры смолоть в порошок и залить стаканом кипятка. Поставить на водяную баню и варить, пока жидкость не упарится наполовину. Процедить и смешать с 50 г свежего сливочного масла. Смазывать ожоги по несколько раз в день. Можно делать повязки с мазью.
Мазь от ожогов
Растопить на водяной бане 3 ст. ложки подсолнечного масла, столько же меда и натуральный воск (можно взять свечу). Перемешать полученную мазь и остудить. Затем добавить сырой белок куриного яйца и тщательно перемешать. Смазывать ожог часто, не менее 7 раз в день.

Мазь от ожогов, свищей, незаживающих ран на основе еловой живицы
Взять поровну живицы, пчелиного воска и внутреннего свиного жира, смешать, поставить на огонь и довести до кипения. Остудить. Намазывать мазь на чистый бинт и прикладывать к ранам. Провести не менее 5 процедур.
Ожог слизистой рта
Бывает, что слишком горячая пища обжигает язык, небо и внутреннюю часть щек. Боль не приятная, да и есть потом невозможно. Если такое произошло, просто подержите во рту холодную заварку чая и боль пройдет. Сделать несколько раз.
Солнечные ожоги
Все мы знаем, что кожа, обожженная солнечными лучами, хорошо лечится кефиром, сметаной, сывороткой и свежим творогом. Однако и алое хороший помощник: при сильных солнечных ожогах нарезать веточки алое, перекрутить на мясорубку и отжать сок. Обильно смазать обожженные места. Можно смачивать бинт в соке и прикладывать.
Пусть нам никогда не пригодятся эти советы, но все же надеюсь, что при ожогах кипятком, что делать в домашних условиях вы теперь знаете. Да и не только ожоги, но и раны, порезы, трещинки на коже и даже фурункулы можно вылечить с помощью этих рецептов. А мазям под силу справиться даже с трофическими язвами.
Здоровья всем!

А сейчас послушайте красивую песню в исполнении певицы Энии. Эта ирландская исполнительница поет в стиле нью эйдж. Ну очень красиво!
С пожеланиями добра, Ирина Лирнецкая
Многих людей волнует вопрос, может ли повышаться температура при ожоге. Интенсивность проявления данного симптоматического признака зависит от ряда таких факторов, как площадь поражения кожного покрова, степень повреждения тканей и общее состояние человека.
Причины повышения температуры при ожоговых травмах
При ожогах температура повышается по нескольким причинам:
- Таким образом организм формирует иммунный ответ на воздействие кипятка, огня или едких химических веществ.
- Высокая температура является реакцией человека на интенсивный болевой синдром.
- Если данный симптом наблюдается на 3 сутки после получения травмы, которая сопровождалась возникновением ожоговых волдырей, то речь идет о присоединении вторичной инфекции. Повышение температуры тела свидетельствует о развитии воспалительного процесса.
От ожога подняться температура может в том случае, если пострадавшему своевременно не оказали первую помощь: не произвели наружную обработку раны и не наложили стерильную повязку.
Какие ожоги сопровождаются температурой?
Существуют следующие виды ожогов:
- Солнечный . Повышение температуры наблюдается в течение нескольких часов. Возможна даже потеря сознания. Дополнительно у ребенка или взрослого возникают рвотные позывы, кожа приобретает красный цвет. Характерна сильная боль даже при легком прикосновении к пораженному участку.
- Термический . Даже при ожогах 2 степени жар отсутствует. Данный симптом наблюдается при больших площадях поражения.
- Химический . Степень повышения температуры зависит от размера очагов поражения кожи. При сильном ожоге (химические вещества разъедают не только мягкие ткани, но также и мышечные волокна, кости) высокая температура наблюдается в большинстве клинических случаев.
- От поражения электрическим током . Представляет опасность и может привести к смерти пострадавшего. Повышение температуры является главным симптоматическим признаком в данном случае.

Нарушение температурного баланса характерно в большей степени для маленьких детей. Организм взрослого человека не всегда реагирует подобным образом при солнечном или термическом ожоге кожи.
Проявление данного симптома зависит и от тяжести травмы:
- При ожоге 1 степени наблюдается субфебрильная температура тела, которую легко можно снизить жаропонижающими препаратами. В большинстве случаев данный симптом не возникает.
- В случае средней тяжести полученных увечий необходимы внутримышечные инъекции.
- Для высокой степени ожогового поражения характерен болевой шок, сопровождающийся высокой температурой.
- В случае обугливания наступает смерть практически в первые часы после получения ожогов.
Является ли повышение температуры нормой?
Существует ряд таких особенностей:
- Если поднялась температура, то это указывает на патологические процессы в организме вследствие полученной травмы.
- Нарушение температурного баланса можно рассматривать в качестве естественной реакции организма на разрушающие факторы извне, но это не означает, что подобное явление не требует лечения.
- Высокая температура возникает и на фоне испуга, нервного потрясения, даже если речь идет о легком повреждении тканей. В данном случае эффективным будет прием успокоительного средства на растительной основе.

Чем сбить температуру?
Целесообразными будут такие мероприятия:
- Усиленный питьевой режим для восстановления водно-электролитного баланса в организме.
- Компресс: смочить в прохладной воде чистую ткань и положить ее на лоб.
- Применение нестероидных противовоспалительных препаратов (Ибупрофен, Парацетамол).
- Использование анальгетиков. Купирование болевого синдрома может привести к положительной динамике клинических симптомов.
- Угнетение роста числа болезнетворных микроорганизмов, если наблюдается образование гнойного экссудата в области поражения.
Точную дозировку, временной интервал и частоту приема лекарственных средств может назначить только врач. Не стоит заниматься самолечением.
Температура у детей
После ожога у ребенка необходимо обратиться за медицинской консультацией. Нельзя лечить его самостоятельно, т.к. делать это может только врач.
Важно предотвратить обезвоживание. Парацетамол применяется в большинстве случаев для нормализации температурного баланса у маленьких детей.
 Не стоит использовать средства народной медицины во избежание аллергической реакции.
Не стоит использовать средства народной медицины во избежание аллергической реакции.
Как избежать температуры при ожогах?
Недостаточно приема жаропонижающих средств в различных лекарственных формах. Необходимо устранить не только симптом, но и причину воспалительного процесса.
Важно соблюдать ряд таких правил:
- Промыть рану под проточной водой. Если наблюдается ожог 4 степени, то средством первой помощи является охлаждение пораженного участка при помощи смоченной в прохладной воде чистой ткани.
- Не использовать лед. Многие люди применяют его с целью устранения болезненных ощущений, но подобные манипуляции усугубляют проблему.
- Наложить повязку на рану во избежание атаки различных бактерий. Организм пострадавшего ослаблен, что становится причиной гнойного воспаления тканей.
- В обязательном порядке нужно обратиться к врачу, т.к. возможна интоксикация организма при обширных и глубоких очагах поражения. В особо тяжелых случаях требуется лечение в условиях стационара.
У каждого человека свой болевой порог и способ реагирования на раздражители извне. Бывают случаи, когда превентивные меры оказываются малоэффективными. Температура может держаться в течение недели, когда любые методы борьбы с симптомом не дают желаемого результата.
Ожоги бывают не только из-за того, что вы случайно попали рукой в огонь или перезагорали на солнце. По каким еще причинам возможны ожоги и каковы их симптомы?
Кроме высокой температуры к ожогу приводит воздействие химических веществ и электрического тока.
Причины термического ожога:
- кипяток;
- пламя;
- раскаленный предмет;
- солнечный луч.
Причины химического ожога:
- кислоты;
- щелочи;
- органические растворители.
Этот ожог особенно коварен: зона гибели ткани продолжает медленно расширяться даже через несколько часов.
Причина электрического ожога одна: электрический ток. Он входит в тело и создает температуру 3000-5000°С. Кожа полностью разрушается и обугливается. Сухая кожа замедляет или прекращает движение тока. В месте входа тока в тело энергия преобразуется в тепло, и возникает ожог как самой кожи, так и подкожных тканей, причем область их поражения превышает область повреждения кожи.
Степени ожогов и симптомы
При ожогах глубина поражения может быть разной и, в основном, определяется температурой, длительностью воздействия травмирующего фактора и особенностями кожи в области поражения (толстая, тонкая, грубая, нежная).
Симптомы ожога I степени:
- резко выраженная краснота кожи;
- отек тканей;
- жгучая боль;
- поражение только верхнего слоя кожи - эпидермиса.
Симптомы ожогов II степени:
- глубокое поражение верхнего слоя кожи и его отслойка;
- пузыри, наполненные прозрачной жидкостью желтоватого цвета. Возникают сразу же после воздействия повреждающего фактора (высокой температуры и т.д.) или развиваются в течение первых суток.
Симптомы ожогов III степени:
- поражение почти всей толщи кожи, однако с сохранением росткового слоя. Этот ростковый слой позже обеспечивает регенерацию и рост эпидермиса (IIIа степень);
- омертвение всех слоев кожи и подкожного жира (IIIб степень).
Симптомы IV степени:
- омертвение не только всей толщи кожи, но и глубже расположенных тканей (мышц, сухожилий, костей);
- обугливание кожи или органов.
При употреблении внутрь очень горячей жидкости или едкого вещества (кислоты или щелочи) может образоваться ожог пищевода и желудка, а вдыхание дыма и горячего воздуха (например, при пожаре) может привести к ожогу легких. В этом случае ожог будет не на коже, а внутри.
Ожоговая болезнь
Ожог с ограниченной площадью протекает чаще местно, без вовлечения в патологический процесс других систем организма.
Со значительными поражениями кожи дело обстоит иначе. Обширные ожоги сопровождаются серьезными нарушениями общего состояния человека, вплоть до развития ожоговой болезни. Течение этой болезни складывается из нескольких периодов.
- Ожоговый шок начинается из-за раздражения огромного количества рецепторов кожи и образования потока мощных нервно-рефлекторных импульсов из зоны поражения в мозг. Тяжесть и длительность шока зависит от площади ожога. При повреждении более 50% кожи человека всегда развивается ожоговый шок, который является основной причиной смерти человека.
- Токсемия , или интоксикация, развивается в первые часы после ожога из-за всасывания токсинов - продуктов распада тканей. Постепенно усиливаясь, токсемия определяет дальнейшее состояние пострадавшего человека после его выхода из шока.
- Присоединение инфекции , или септикотоксемия. Если к пораженной коже присоединяется инфекция, то на обожженной поверхности возникают явления инфекционного воспаления.
- Период выздоровления , или реконвалесценция, характеризуется постепенным исчезновением признаков ожоговой болезни и восстановлением кожи или других пораженных органов.
Тяжелые и обширные ожоги могут сопровождаться и дополнительными симптомами:
- вялостью, сонливостью;
- рвотой;
- судорогами;
- снижением температуры тела и артериального давления;
- замедлением пульса;
- нарушением функции печени, почек;
- обезвоживанием.
Если глубокие ожоги возникают на площади кожи, составляющей 5-10% поверхности тела, особенно при сочетании ожогов кожи и воздухоносных путей, возникает ожоговая болезнь, более или менее тяжелая, как следствие расстройства и разрушений этих жизненно важных систем.
Ожоговая болезнь довольно рельефно разделяется на четыре периода. Первый из них называется «ожоговый шок», второй «ожоговая инфекция», третий - «ожоговое истощение» и четвертый - «ожоговая реконвалесценция» (выздоровление). Последний период является, как правило, длительным процессом, в течение которого к пострадавшему возвращается общее состояние, предшествовавшее ожоговой травме. Совсем не обязательно, чтобы каждый случай ожоговой болезни имел все четыре этапа. Возможна ожоговая болезнь без шока или только с его относительно легкими симптомами. Возможно также выпадение третьего периода ожоговой болезни - ожогового истощения. Глубокие, но ограниченные по площади ожоги могут^ протекать без ясно выраженных симптомов ожоговой болезни, но иметь последствием тяжелые деформации и уродства.
Современное общее и местное лечение ожоговой болезни может обусловить выпадение того или другого периода или уменьшить их тяжесть. Однако, при тяжелом течении ожоговой болезни, возникает угроза для жизни. Установлено, например, что омертвение кожного покрова, вызванное глубокими ожогами на протяжении, превышающем треть общей поверхности тела, несовместимо с жизнью, особенно если поражается голова, шея и туловище.
Ожоговый шок - это состояние кризиса жизненных систем организма человека. Не случайно слово шок означает в переводе с английского - удар. Это действительно «удар» по человеку и, как правило, тяжелый. Шок возникает сразу же после ожоговой травмы. В очень тяжелых случаях пострадавшие находятся в полузабытье. Чаще, однако, сознание сохраняется, больные отвечают на вопросы и даже справляются о состоянии своего здоровья. Изредка они оживлены, много говорят, хорошо настроены, считают свою болезнь нетяжелой, намечают сроки своего выздоровления. Такое состояние носит название эйфории, и оно свидетельствует о большой тяжести ожогового шока. На боли, тяжело-обожженные обычно не жалуются, но жалобы на боли тем чаще, чем менее глубоки ожоговые раны. Это кажущееся противоречие объясняется тем, что чем глубже поражена кожа, тем больше в ней повреждаются чувствительные нервные окончания, с помощью которых человек ощущает боль. При глубоких ожогах наступает как бы паралич нервов кожи, назначение которых - болью дать знать Человеку об опасности для его жизни и здоровья. Бесчисленное множество чувствительных нервных окончаний кожи составляет, таким образом, сигнальную систему, мгновенно извещающую о возникновении угрозы для организма человека. Кроме того, под влиянием пережитого страха и развивающейся ожоговой болезни тормозятся сознание и ощущения обожженных людей, и только новое раздражение, уже внешнее, может вызвать у них ощущение боли. Так, находящиеся в ожоговом шоке люди стонут и жалуются на боли, когда их поворачивают для прослушивания легких, смены простынь или вообще аналогичными действиями вызывают боли в неповрежденных ожогами участках кожи, пограничных с ожоговыми ранами.
Под влиянием лечения в большинстве случаев симптомы ожогового шока становятся менее выраженными.
Сознание проясняется, кровяное давление постепенно повышается, и в течение первых или вторых суток признаки ожогового шока исчезают. С появлением и распространением новых совершенных методов лечения число людей, погибающих в состоянии ожогового шока, значительно уменьшилось.
У детей, как и у взрослых, ожоговый шок представляет собой лишь первый период ожоговой болезни, однако у самых маленьких симптомы шока могут развиться даже при ограниченных по площади ожогах. Любая последующая травма, например, перестилание постели, поворачивание в ней, впрыскивание под кожу лекарств, может вызвать ухудшение общего состояния. Особенно тяжело переносят ожоговый шок дети в возрасте до 5 лет.
Иногда ожоговый шок проявляется в менее тяжелых формах. В частности, реже наблюдаются расстройства и утрата сознания, чаще сохраняется удовлетворительное общее состояние, полная ориентировка в окружающей обстановке. Такие больные не жалуются на боли, но не вследствие утраты чувствительности вообще, так как при смене повязки они ощущают резкую боль. Низкое вначале кровяное давление восстанавливается у них уже на другой день после травмы, появляется нормальное мочеиспускание и постепенно восстанавливается обычный состав крови.
Для периода ожоговой инфекции характерна лихорадка, более или менее выраженная. В начале состояние больных, как правило, удовлетворительное. Жалобы отсутствуют, хорошая ориентация в окружающей обстановке. Они не отказываются от еды, проявляют беспокойство за свое будущее, в частности профессиональное; встревожены возможными ожоговыми деформациями.
И только своевременное специальное исследование свидетельствует о глубоких расстройствах кроветворения и мочеотделения. Ожоговая лихорадка, протекающая иногда при температуре 39-40°, как правило, продолжается в той или иной мере вплоть до выздоровления. У трети обожженных лихорадка не тяжела и более чем у половины непостоянна. Это означает, что существуют легкие, а также средней тяжести формы ожоговой инфекции, подобно тому как существуют легкие формы ожогового шока. Более того, сравнительно легким формам ожоговой инфекции обычно предшествуют и легкие формы ожогового шока.
Вторым признаком периода ожоговой инфекции является бактериемия, т. е. пребывание и размножение в циркулирующей крови разнообразных микробов. Самый факт бактериемии, несомненно, свидетельствует о тяжести ожоговой болезни, ибо при легких и поверхностных ожогах она не наблюдается, однако все же не следует ее переоценивать, поскольку мощные защитные функции организма человека действуют, уничтожая большинство из проникших в кровь микробов. При этом именно кожный покров обладает механизмами постоянного иммунитета (защиты) против своего симбионта (сожителя) - гноеродных микробов. Бактериемия при ожоговой болезни может быть поэтому преходящей.
В течение периода ожоговой инфекции, длящегося обычно не более 3 недель, отторгается или иссекается с помощью хирургической операции кожа, омертвевшая в результате ожогов, и раны, возникшие на ее месте, выполняются так называемой грануляционной тканью. С течением времени, измеряемого, как правило, двумя-тремя неделями, грануляционная ткань превращается в ткань рубцовую, которая полностью никогда не рассасывается.
По своему строению грануляционная ткань напоминает кожу, так как она, как и кожа, служит покровом, защищающим человека от различных повреждений и бактерий. Однако покров этот только временный, рассчитанный в среднем на 2-3 недели, после чего грануляционная ткань, не покрытая покровными тканями, начинает разрушаться.
Плоские, очень большие по площади ожоговые раны нельзя зашить, они не уменьшаются и в процессе стягивания рубцов. Заживление этих ран достигается искусственно с помощью временной и окончательной кожной пластики. Для временной кожной пластики используется кожа доноров, т. е. людей, которые добровольно отдают поверхностные слои кожи. Слои кожи доноров в короткие сроки разрастаются и восстанавливают свою первоначальную структуру. Кожа доноров получила название гомо-кожи. У каждого из них срезается не более 200-400 квадратных сантиметров кожного покрова, для лечения тяжело-обожженных требуется кожи гораздо больше, то приходится для лечения одного тяжело-обожженного привлекать 10-15 доноров. До окончательного заживления раны на месте срезанной кожи доноры находятся в хирургическом отделении больницы. За последние годы в практике лечения тяжелой ожоговой болезни стали применять кожу не только здоровых людей, но и кожу скончавшихся в результате тяжелой травмы или от болезни, которая не заразна. Опыт показал, что кожные гомо-трансплантаты, временно прирастающие к своему ложу, способствуют предотвращению потери тканевой жидкости, в очень большом количестве вытекающей из ожоговых ран и уносящей с собой питательные вещества, содержащиеся в ней. Пересадка кожи создает возможность спасти многих обожженных от тяжелой болезни и смерти. Если в результате такого лечения удается достигнуть состояния, при котором больные становятся способными перенести наркоз и операцию, осуществляется современное оперативное лечение.
Период ожогового истощения наступает, если предыдущее лечение не было успешным. Клиническая картина этого периода весьма специфична. Главное в ней - незаживающие ожоговые раны, в которых появляются новые поля омертвевших тканей - пролежни, не только на спине и ягодицах, но и в тяжелых случаях на выступающих костях таза, на скуловых костях, ребрах (обнажая иногда плевру), в области пяток и даже в местах, где пролежни обычно не наблюдаются вообще. Так, например, у одного больного, находящегося в периоде ожогового истощения, в результате пролежня появилось прободение носовой перегородки. Дном пролежней является подкожная клетчатка, но могут быть и мышцы. Когда больные начинают выздоравливать, пролежни быстро заживают, оставляя, однако, после себя характерные рубцы. Наибольшей тяжести и распространения пролежни достигают к полугодовому сроку периода ожогового истощения. Возможны случаи, когда этот период длится год.
В настоящее время лечение ожоговой болезни, как правило, приводит к выздоровлению. Исключение из этого правила составляют те больные, которым по различным причинам не было осуществлено или запоздало своевременное хирургическое лечение ожоговой болезни, главным в котором является восстановление утраченного кожного покрова средствами и методами современной кожной пластики. Кожная пластика - это начало четвертого;-и последнего этапа ожоговой болезни.
Период выздоровления протекает как болезнь, нередко длительная. Однако принципиально происходит неуклонное обратное развитие всех внешних проявлений, пои одновременно быстро восстанавливаемся здоровье пострадавших,; В норму перенесшие ожоговое истощение приходят не скоро.
Осложнения ожоговой болезни многообразны. Они могут быть и сочетающимися. И совсем не обязательны для каждого пострадавшего от тяжелых ожогов. Закономерность, в соответствии с которой тяжесть ожоговой болезни увеличивается прямо пропорционально величине площади глубоких ожогов, действительна и для осложнений ожоговой болезни.
Воспаление легких при ожоговой болезни возникает в 40% случаев. Оно преобладает по частоте и тяжести среди заболеваний других внутренних органов, осложняющих ожоговую болезнь. Этот факт объясняется тем, что бронхи и ткань самого легкого могут поражаться непосредственно при вдыхании раскаленных газов и пламени, например, внутри помещений горящих зданий. Основание к такому предположению дает, в числе прочего, высокая частота воспаления легких при ожогах лица и шеи, когда особенно вероятны ожоги дыхательных путей. При поверхностных ожогах, даже распространенных по площади, воспаление легких редкое явление.
Иногда ожоговая болезнь осложняется расстройствами психики. Из 1084 случаев поверхностных ожогов мы наблюдали 0,7% психозов, и из 39 больных с обширными ожогами расстройствами психики страдала одна треть. Характерно, что по мере увеличения площади глубоких ожоговых ран частота психозов возрастает, а среди больных, у которых эта площадь превышает 15% поверхности тела, почти у всех возникают психические расстройства, различные по тяжести. Более чем у половины из них психозы развивались на 3-б-й день после травмы, у 90% они продолжались от 2 до 4 недель.
Следует отметить трудности ухода за обожженными, находящимися в состоянии острого психического возбуждения. Они особенно часто нуждаются в постоянном наблюдении, ибо нередко срывают повязки с ожоговых ран, сопротивляются введению лекарств и кормлению, пытаются встать с постели и уйти из больницы, иногда они агрессивны или делают попытки к самоубийству. Довольно значительная часть таких больных, еще до ожоговой травмы страдала эпилепсией. Среди пострадавших от ожогов немало людей с признаками старческого слабоумия. Обострения психозов у лиц, страдавших ими в прошлом, возникают в периоде наиболее тяжелых проявлений ожоговой болезни в предвидении перевязки или операции. У тяжело-обожженных психоз может проявляться в необоснованном оптимизме при оценке тяжести своей болезни, что особенно часто наблюдается у молодых людей. В первый день ожоговой травмы они редко жалуются на боли.
Если необоснованный оптимизм наблюдается только в первые дни ожоговой болезни, а затем прекращается, то это, однако, не должно служить основанием для предвидения рокового исхода.
Расстройствами психики страдают и обожженные дети. У некоторых из них ожоги могут вызывать усиление психоневротических состояний, бывших еще до ожогов вой травмы. Они проявляются в форме страха и беспокойства, нарушений сна, агрессивности, часто у них наблюдается заикание, недержание мочи.
Как ни парадоксально, но люди, страдающие хроник ческами болезнями сердца, относительно хорошо переносят даже тяжелую ожоговую болезнь. Имеющиеся изменения выражаются в виде нарушения кровообращения мышцы сердца. Инфаркты сердечной мышцы, а также закупорка или воспаление вен и артерий при ожоговой болезни наблюдаются редко.
Вследствие ожоговой болезни иногда страдает желудочно-кишечный тракт. При этом возникают различные по форме и тяжести воспаления слизистой оболочки желудка и двенадцатиперстной кишки. Сравнительно редко осложняют течение ожоговой болезни язвы толстых и тонких кишок, пищевода, иногда может наступить прободение стенки этих органов, что приводит к разлитому или ограниченному воспалению брюшины. Такие прободения наблюдаются в сроки от 7 до 45 дней после возникновения ожоговой болезни. Как осложнение язв желудка и кишок могут возникать и желудочно-кишечные кровотечения. Возможно и бессимптомное течение прободных язв желудка и кишок, что обязывает врачей к тщательному наблюдению за больными для того, чтобы во время заметить самые незначительные признаки грозящей катастрофы и своевременно произвести необходимую операцию. Язвы желудочно-кишечного тракта осложняют ожоговую болезнь сравнительно редко, по материалам статистики, не более чем в 3-4%.
Очень редко наблюдается в течение ожоговой болезни воспаление поджелудочной железы - панкреатит.
Заболевание печени, осложняющее ожоговую болезнь, проявляется желтухой, которая, однако, не развивается в ряде случаев совсем или развивается в незначительной степени. Острое воспаление печени может наблюдаться в течение ожоговой колеям и довольно часто и в форме так называемою гепатита, т. е. как результат вливания больших количеств лечебных сывороток.
Весьма часто осложняют ожоговую болезнь различные формы острого и хронического воспаления почек - нефрит, который" принимает иногда затяжной характер. Признаки его могут быть обнаружены даже через год-два после выздоровления от ожогов.
Ожоги могут расстраивать менструации и быть причиной прерывания беременности.
Осложнения могут проявляться и другими изменениями - облысением волосистого покрова головы, бровей и лица, рубцовыми выворотами одного или обоих век, утратой ноздрей и кончика носа, частичной или полной; потер ей ушных раковин и рубцовыми изменениями - сужением слухового прохода, стягиванием подбородка и грудины обширными плоскостными рубцами, полным или частичным приращением плеча к грудине, рубцовыми ".смещениями пупка, сужение заднего прохода, уменьшения из-за рубцов диапазона движений конечностей в суставах. Ожоговые рубцы задерживают рост конечностей у детей и тем значительней, чем младше ребенок.
Ожоговые деформации лица, как правило, сочетаются с деформациями кистей рук. Только подошвы стоп защищены в наибольшей мере от губительного действия огня, а потому глубокими ожогами поражаются редко.
Необходимо подчеркнуть, что своевременное лечение ожоговых ран и деформаций в значительной мере предупреждает большинство из этих осложнений или уменьшает их тяжесть.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Термический ожог 50-59% поверхности тела (T31.5), Термический ожог 60-69% поверхности тела (T31.6), Термический ожог 70-79% поверхности тела (T31.7), Термический ожог 80-89% поверхности тела (T31.8), Термический ожог 90% поверхности тела или более (T31.9)
Комбустиология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «28» июня 2016 года Протокол № 6
Ожоги
-
повреждение тканей организма, возникающее в результате воздействия высокой температуры, различных химических веществ, электрического тока и ионизирующего излучения.
Поверхностные и пограничные ожоги (II - IIIA ст.) - повреждение, с сохранением дермального или сосочкового слоя, с возможностью самостоятельного восстановления кожных покровов.
Глубокие ожоги - поражение кожи на всю толщу. Самостоятельное заживление не возможно. Для восстановления кожи необходимо хирургическое вмешательство - пересадка кожи, некрэктомия.
Ожоговая болезнь - это патологическое состояние, развивающееся как следствие обширных и глубоких ожогов, сопровождающееся своеобразными нарушениями функций центральной нервной системы, обменных процессов, деятельности сердечно-сосудистой, дыхательной, мочеполовой, кроветворных систем, поражением ЖКТ, печени, развитием ДВС-синдрома, эндокринными расстройствами и т. д.
Дата разработки протокола: 2016 год.
Пользователи протокола : комбустиологи, травматологи, хирурги, анестезиологи-реаниматологи, врачи общей практики, врачи скорой и неотложной помощи.
Шкала уровня доказательности
:
Таблица 1
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация ожогов по 4 степеням
(принята на ХХХVII Всесоюзном съезде хирургов в 1960 году) :
· I степень- покраснение кожи с четкими контурами, иногда на отёчной основе, эпидермис не поражён. Исчезает через несколько часов или 1-2 суток.
· II степень- наличие тонкостенных пузырей с прозрачным жидким содержимым. Обильная экссудация сохраняется 2 - 4 суток. Самостоятельная эпителизация возникает через 7-14 дней.
· III-А степень- наличие толстостенных пузырей с желеобразным плазматическим содержимым, частично вскрывшихся. Обнаженное дно раны влажное, розовое, с участками белого и красного цвета - сосочковый слой собственно кожи, часто покрытый тонким, белесовато-серым, мягким струпом, петехиальными кровоизлияниями, болевая чувствительность сохранена, сосудистая реакция чаще отсутствует. Самостоятельная эпителизация происходит через 3-5 недель.
· III-Б степень - поражение всей толщи кожи с образованием коагуляционного (сухого) или колликвационного (влажного) некроза. При сухом некрозе струп плотный, сухой, темно-красный или буро-жёлтый, с узкой зоной гиперемии, небольшим перифокальным отеком. При влажном некрозе погибшая кожа отёчна, тестоватой консистенции, сохранившиеся толстостенные пузыри могут содержать геморрагический экссудат, дно раны - пёстрое, от белого до тёмно-красного, пепельного или желтоватого, имеется распространённый перифокальный отёк. Сосудистая и болевая реакция отсутствуют.
· IV степень - сопровождается омертвением не только кожи, но и образований, расположенных ниже подкожной клетчатки - мышц, сухожилий, костей. Характерно образование толстого, сухого или влажного, белесого, желтовато-коричневого или черного струпа тестоватой консистенции. Под ним и в окружности резко выражен отёк тканей, мышцы имеют вид «варёного мяса».
Классификация степени (глубины) ожога по МКБ-10
Соотношение классификации степеней ожога по МКБ-10 с классификацией XXVII съезда хирургов СССР 1960 г.
Таблица 2
| Характеристика | Классификация XXVII съезда хирургов СССР | Классификация по МКБ-10 | Глубина ожога |
| Гиперемия кожи | І степень | І степень | Поверхностный ожог |
| Образование пузырей | ІІ степень | ||
| некроз кожи | ІІІ-А степень | ІІ степень | |
| Полный некроз кожи | ІІІ-Б степень | ІІІ степень | Глубокий ожог |
| Некроз кожи и подлежащих тканей | IV степень |
Классификация ожоговой болезни (ОБ)
· Ожоговый шок (ОШ) - длится до 12-72 часов в зависимости от тяжести травмы, преморбидного фона, продолжительности догоспитального этапа, проводимой терапии.
· Острая ожоговая токсемия (ООТ) - протекает со 2-3-х до 7-14 суток с момента травмы.
· Септикотоксемия - длится с момента нагноения струпа до полного восстановления кожного покрова.
· Реконвалесценция - начинается после полного восстановления кожного покрова и продолжается в течение нескольких лет.
Течение ОБ.
· Выделяют три степени течения периода ОБ лёгкую, тяжёлую и крайне тяжёлую (как при ожоговом шоке). Соответственно ООТ и септикотоксемии в зависимости от площади ожога делятся на -лёгкую, тяжёлую и крайне тяжёлую.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы:
· На жгучие боли в области воздействия термического агента, химических веществ.
Анамнез:
· Воздействия высоких температур, кислоты, щёлочи.
Физикальное обследование:
· Проводится оценка общего состояния; внешнего дыхания (частота дыхания, оценка свободы дыхания, проходимости дыхательных путей); определяется частота пульса, измеряется артериальное давление.
Локальный статус:
· Оценивается внешний вид ран, наличие отслоения эпидермиса, участков деэпителизации, струпа (описывается характер струпа - влажный, сухой), давность происхождения раны, локализация, площадь.
Лабораторные исследования: нет.
Инструментальные исследования: нет.
Диагностический алгоритм:
· Анамнез - обстоятельства и место получения ожогов.
· Внешний осмотр.
· Определение частоты дыхания, частоты сердечных сокращений (ЧСС), артериального давления (АД).
· Определение затруднения дыхания или осиплости голоса
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· Сбор жалоб и анамнеза;
· физикальное обследование (измерение АД, температуры, подсчет пульса, подсчет ЧДД) с оценкой общего соматического статуса;
· осмотр места поражения с оценкой площади и глубины ожога;
· наличие или отсутствие признаков термоингаляционной травмы: Осиплость голоса, гиперимия слизистых облочек рото-глотки, закопчение слизистых оболочек носовых ходов, ротовой полости, дыхательная надостаточность.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне
Жалобы:
· на жжение и боли в области ожоговых ран, озноб, повышение температуры;
Анамнез:
· Наличие в анамнезе воздействия высоких температур, кислоты, щёлочи. Необходимо выяснить вид и продолжительность действия повреждающего агента, время и обстоятельства получения травмы, сопутствующие заболевания, аллергический анамнез.
Физикальное обследование:
· Проводится оценка общего состояния; внешнего дыхания (частота дыхания, оценка повреждений и свободы дыхания, проходимости дыхательных путей), аускультация лёгких; определяется частота пульса, аускультация, измеряется артериальное давление. Осматривается ротовая полость. Описывается вид слизистой оболочки, наличие копоти в дыхательных путях, полости рта, наличие ожога слизистой.
Лабораторные исследования
Взятие крови на лабораторные исследования проводятся в отделение реанимации или в палате интенсивной терапии приёмного отделения.
Общий анализ крови, определение глюкозы, времени свертываемости капиллярной крови, группы крови и резус-фактора, калия/натрия крови, общего белка, креатинина, остаточного азота, мочевины, коагулограмма (протромбиновое время, фибриноген, тромбиновое время, фибринолитическая активность плазмы, АЧТВ, МНО), КЩС, гематокрит, микрореакция, общий анализ мочи, кал на яйца глист.
Инструментальные исследования
(УД А):
· ЭКГ- для оценки состояния сердечно-сосудистой системы и обследование перед оперативным вмешательством (УД А);
· рентгенография грудной клетки - для диагностики токсических пневмоний и термоингаляционных поражений (УД А);
· Бронхоскопия- при термоингаляционных поражениях (УД А);
· УЗИ брюшной полости и почек, плевральной полости- для оценки токсического поражения внутренних органов и выявления фоновых заболеваний (УД А);
· ФГДС- для диагностики ожоговых стрессовых язв Курлинга, а так же для постановки транспилорического зонда при парезе ЖКТ (УД А);
Другие методы исследования
· По показаниям при наличие сопутствующих заболеваний и повреждений. Кровь на ВИЧ, гепатиты В, С (для реципиентов препаратов и компонентов крови). Бакпосев из раны на микрофлору и чувствительность к антибиотикам, бактериальный посев крови на стерильность.
Диагностический алгоритм: , УД А (схема)






· Анамнез - обстоятельства и место получения ожогов - оказанная первая помощь, наличие прививок от столбняка.
· Анамнез жизни и наличие соматических заболеваний.
· Внешний осмотр.
· Определение затруднения дыхания или осиплости голоса, частоты дыхания, аускультация лёгких.
· Определение пульса, АД, ЧСС, аускультация.
· Осмотр полости рта, языка, оценка состояния слизистоф оболочки, пальпация живота.
· Определение глубины и площади ожогов.
· Интерпретация лабораторных анализов
· Интерпретация результатов инструментальных обследований
Перечень основных диагностических мероприятий:
1. Общий анализ крови, определение глюкозы, времени свертываемости капиллярной крови, группы крови и резус-фактора, калия/натрия крови, общего белка, креатинина, мочевины, коагулограмма (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, МНО), КЩС, гематокрит, общий анализ мочи, кал на яйца глист, ЭКГ
2. Определение глубины и площади ожога.
3. Диагностика поражения дыхательных путей
4. Диагностика ожогового шока
Перечень дополнительных диагностических мероприятий
, (УД А):
· Бактериальный посев из ран - по показаниям или при смене антибактериальной терапии (УД А);
· Рентген грудной клетки по показаниям - для диагностики токсических пневмоний и термоингаляционных поражений (УД А);
· ФБС -при термоингаляционных поражениях (УД А);
· ФГДС - для диагностики ожоговых стрессовых язв Курлинга, а так же для постановки транспилорического зонда при парезе ЖКТ (УД А).
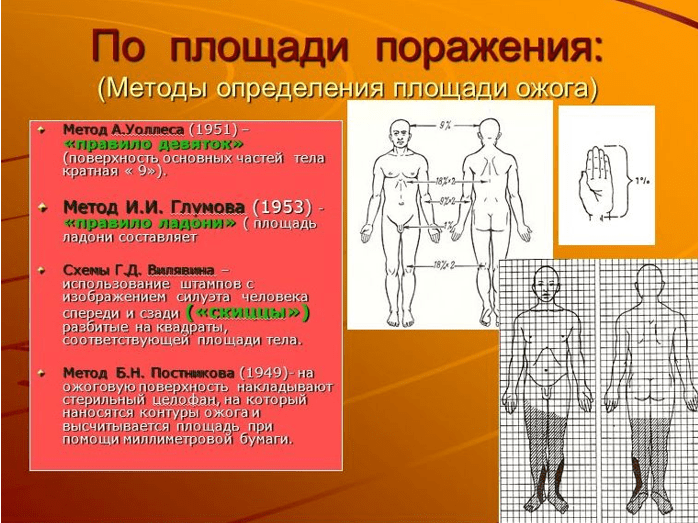
Определение площади ожога
Наиболее приемлемы и достаточно точны простые способы определения величины обожженной поверхности методом, предложенной А.Wallace (1951), - так называемое правило девяток, а также правило ладони, площадь которой равна 1-1,1% поверхности тела.
«Правило девяток» (метод предложен А.
Wallace
, 1951 г.)
Основано на том, что площадь каждой анатомической области в процентах составляет число, кратное 9:
- голова и шея - 9%
- передняя и задняя поверхности туловища - по 18%
- каждая верхняя конечность - по 9%
- каждая нижняя конечность - по 18%
- промежность и половые органы - 1%.
«Правило ладони» (J
.
Yrazer
, 1997 г.)
В результате проведения антропометрических исследований J. Yrazer с соавторами пришли к выводу, что площадь ладони взрослого человека составляет 0,78% от общей площади поверхности тела.
Количество ладоней, укладывающихся на поверхности ожога, определяет количество процентов пораженной площади, что особенно удобно при ограниченных ожогах нескольких участков тела. Эти способы просты для запоминания и могут применяться в любой обстановке.

Для измерения площади ожогов у детей предложена специальная таблица, в которой учитываются соотношения частей тела, различные в зависимости от возраста ребенка (Таблица 4).
Площадь в процентах от общей площади поверхности тела поверхности анатомических областей в зависимости от возраста
Таблица 4
| Анатомическая область | Новорождённые | 1 год | 5 лет | 10 лет | 15 лет | Взрослые пациенты |
| Голова | 19 | 17 | 13 | 11 | 9 | 7 |
| Шея | 2 | 2 | 2 | 2 | 2 | 2 |
| Передняя поверхность тела | 13 | 13 | 13 | 13 | 13 | 13 |
| Задняя поверхность тела | 13 | 13 | 13 | 13 | 13 | 13 |
| Ягодица | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Промежность | 1 | 1 | 1 | 1 | 1 | 1 |
| Бедро | 5,5 | 6,5 | 8 | 8,5 | 9 | 9,5 |
| Голень | 5 | 5 | 5,5 | 6 | 6,5 | 7 |
| Стопа | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 |
| Плечо | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Предплечье | 3 | 3 | 3 | 3 | 3 | 3 |
| Кисть | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
Диагностика ОШ
Все пациенты с общей площадью ожогов более 50%, глубокими ожогами более 20% поступают с клиникой тяжёлого или крайне тяжёлого ОШ (таблица 5)
Степени тяжести ожогового шока у взрослых
Таблица 5
ОШ относится к гиповолемическому типу гемодинамических нарушений. Для ожогового шока характерны:
1. Стойкая гемоконцентрация, обусловленная потерей жидкой части объёма циркулирующей крови («белое кровотечение»).
2. Плазмопотеря происходит постоянно на протяжении всего периода ожогового шока (от 12 до 72 часов).
3. Выраженная ноцицептивная импульсация.
4. В большинстве случаев проявляется гипердинамический тип гемодинамики.
5. В первые 24 часа значительно возрастает проницаемость сосудистой стенки, сквозь которую способны проходить крупные молекулы (альбумин), что приводит к интерстициальному отёку зоны паранекроза, «здоровых» тканей и усугубляет гиповолемию.
6. Деструкция клеток (в том числе до 50% всех эритроцитов) сопровождается гиперкалиемией.
При легкой степени ОШ (площадь ожога менее 20%) больные испытывают сильную боль и жжение в местах ожогов. В первые минуты и часы может быть возбуждение. Тахикардия до 90. АД нормальное или незначительно повышено. Одышки нет. Диурез не снижен. Ели лечение запаздывает на 6-8 ч или не проводится, могут наблюдаться олигурия и умеренная гемоконцентрация.
При тяжелом ОШ (20-50% п. т.) быстро нарастают заторможенность, адинамия при сохраненном сознании. Тахикардия более выражена (до 110), АД стабильно только при инфузионной терапии и введении кардиотоников. Больные испытывают жажду, отмечаются диспептические явления (тошнота, рвота, икота, вздутие живота). Часто наблюдается парез ЖКТ, острое расширение желудка. Уменьшается мочеотделение. Диурез обеспечивается только применением медикаментозных средств. Выражена гемоконцентрация - гематокрит достигает 65. С первых часов после травмы определяется умеренный метаболический ацидоз с респираторной компенсацией. Больные мерзнут, температура тела ниже нормы. Шок может продолжаться 36-48 ч и более.
При 3-й (крайне тяжелой) степени ОШ (ожоге более 50% п. т.) состояние крайне тяжелое. Через 1-3 ч после травмы сознание становится спутанным, наступают заторможенность и сопор. Пульс нитевидный, АД снижается до 80 мм рт. ст. и ниже (на фоне инфузионной терапии, введения кардиотонических, гормональных и других средств). Одышка, дыхание поверхностное. Часто наблюдается рвота, которая может быть многократной, цвета "кофейной гущи". Выраженный парез ЖКТ. Моча в первых порциях с признаками микро- и макрагематурии, затем темно-коричневого цвета с осадком. Быстро наступает анурия. Гемоконцентрация выявляется через 2-3 ч, гематокрит повышается до 70 и более. Нарастает гиперкалиемия и декомпенсированный смешанный ацидоз. Температура тела падает ниже 36°. Шок может продолжаться до 3 сут. и более, особенно при ожоге дыхательных путей (ОД).
Диагностика термоингаляционной травмы (ТИТ).
Диагностические критерии ТИТ по частоте встречаемости:
· Данные фибробронхоскопии (ФБС) - в 100% случаев;
· Анамнез (замкнутое помещение, сгоревшая одежда, утрата сознания во время пожара) - в 95% случаев;
· Ожоги лица, шеи, полости рта - в 97%;
· Опаление волос носовых ходов - в 73,3%;
· Кашель с копотью в мокроте - в 22,6%;
· Дисфония (осиплость голоса) - в 16,8%;
· Стридор (шумное дыхание), бронхоспазм, тахипное - в 6,9% случаев.
Обеспечение и показания к диагностической ФБС при поступлении в стационар
(категория доказательности А) , УД А
Таблица 6
| Показания | Обеспечение |
| Анамнестические данные ТИТ |
Под местной анестезией, кроме случаев непереносимости местных анестетиков, выраженных алкогольного опьянения, психомоторного возбуждения, астматического статуса и аспирационного синдрома |
| Дисфония | |
| Копоть в ротоглотке или мокроте | |
| Сознание < 9 баллов по шкале Глазго | С интубацией трахеи |
| Стридор, одышка | |
| Глубокие ожоги на лице и шее | |
| РaО2/FiО2< 250 |
Степени тяжести ТИТ по данным ФБС
(Институт хирургии им. А.В. Вишневского, 2010 г.):
1. Гиперемия и незначительный отёк слизистой, подчёркнутость или «смазанность» сосудистого рисунка, выраженность колец трахеи, слизистый секрет (в незначительном количестве).
2. Выраженная гиперемия и отёк слизистой, эрозии, единичные язвы, налёт фибрина, копоти, слизистый, слизисто-гнойный или гнойный секрет (кольца трахеи и главные бронхи не прослеживаются из-за отёка слизистой).
3. Выраженная гиперемия и отёк слизистой, рыхлость и кровоточивость, множественные эрозии и язвы со значительным количеством фибрина, сажа, слизистый, слизисто-гнойный или гнойный секрет, участки бледности и желтушности слизистой.
4. Тотальное поражение трахеобронхиального дерева, бледно-жёлтая слизистая, отсутствие сосудистого рисунка, плотный, спаянный с подлежащими тканями налёт сажи, возможна ранняя (1-2 суток) десквамация.
Диагностические мероприятия в ОРИТ (ПРИТ)
, (УД А)
Таблица 7
| Мероприятие | Категория пациентов | |||
| 1-е сутки после травмы | 2-е сутки после травмы | 3-е сутки после травмы | 4-е и последующие сутки | |
| Сбор жалоб | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Сбор анамнеза | Все пациенты | - | - | - |
| Оценка площади и степени ожога | Все пациенты | Все пациенты | - | - |
| Оценка сознания по шкале Глазго | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Оценка влажности и тургора кожных покровов | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Термометрия тела | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| ЧД, ЧСС, АД | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| ЦВД | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| SpO2 | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Диурез | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
|
ЭКГ |
Все пациенты | По показаниям | По показаниям | По показаниям |
|
Рентгено- графия ОГК |
Все пациенты | Пациенты сТИТ, СОПЛ | Пациенты с ТИТ, ОРДС | Пациенты с ОРДС |
| Диагности-ческая ФБС | По табл. 3 | - | - | - |
| Диагности-ческая ФГДС | - | - | Пациенты с ЖКК | Пациенты с ЖКК |
| Общий анализ крови | Все пациенты | - | Все пациенты | Все пациенты |
| Hb, Ht крови каждые 8 часов | Все пациенты | Все пациенты | Пациенты с ЖКК | Пациенты с ЖКК |
| Общий анализ мочи | Все пациенты | - | Все пациенты | Все пациенты |
| Удельный вес мочи каждые 8 часов | Все пациенты | Все пациенты | - | - |
| АЛТ, АСТ крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Общий билирубин крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Альбумин крови | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Глюкоза крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Мочевина крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Креатинин крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Электролиты крови | - | - | Пациенты с сепсисом | Пациенты с сепсисом |
| АЧТВ, МНО, фибриноген крови | - | Все пациенты | Пациенты с сепсисом | Пациенты с сепсисом |
| Газовый состав крови | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ |
| Миоглобин мочи | При поражении мышечной ткани | - | - | |
| Карбокси-гемоглобин крови | Пациенты с пожара при утрате сознания ≤ 13 баллов по шкале Глазго | - | - | - |
| Алкоголь крови и мочи | Пациенты с утратой сознания ≤ 13 баллов по шкале Глазго; с признаками алкоголь-ного опьянения | - | - | - |
Лечению в условиях ОРИТ подлежат:
· пациенты с ОШ;
· пациенты с площадью ожога свыше 20% поверхности тела с тяжёлой острой ожоговой токсемией;
· пострадавшие сТИТ до полного купирования признаков дыхательной недостаточности;
· пациенты с электротравмой до исключения поражения сердца;
· пациенты с клиникой сепсиса, желудочно-кишечного кровотечения, психоза, ожоговым истощением, нарушениями сознания;
· пациенты с признаками полиорганной недостаточности.
Больные в удовлетворительном состоянии с поверхностным ожогом, у которых лёгкий ОШ завершился за первые 8-12 часов, отсутствует высокая лихорадка и лейкоцитоз, моторика желудочно-кишечного тракта не страдает и диурез не меньше 1/мл/кг/час в дальнейшей интенсивной терапии не нуждаются.
Лечебные мероприятия в ОРИТ
Таблица 8
| Интенсивная терапия | Категория пациентов | ||||
| 1-е сутки после травмы | 2-е сутки после травмы | 3-е сутки после травмы | 4-е и последующие сутки | ||
| Промедол 2% - 1 мл каждые 4 часа в/в (у детей 0,1-0,2 мг/кг/час в/в) - I вариант | Все пациенты (один или несколько вариантов) | Все пациенты (один из вариантов) | Пациенты с болевым синдромом (один из вариантов) | Пациенты с выраженным болевым синдромом (один из вариантов) | |
| Трамадол 5% - 2 мл каждые 6 часов в/в (у детей после 1 года по 2 мг/кг каждые 6 часов в/в) - II вариант | |||||
| Кеторолак 1 мл каждые 8 часов (кроме детей до 15 лет) в/м до 5 дней - III вариант | |||||
| Метамизол натрия 50% - 2 мл каждые 12 часов в/в, в/м (у детей анальгин 50% по 0,2 мл/10 кг каждые 8 часов в/в, в/м) - IV вариант | Все пациенты | Все пациенты | |||
| Декомпрессионные лампасные некротомии | Пациенты с глубоким циркулярным ожогом шеи, грудной клетки, живота, конечностей | - | |||
| Преднизолон по 3 мг/кг/сутки в/в | Пациенты с лёгким ОШ | - | - | - | |
| Преднизолон по 5 мг/кг/сутки в/в | Пациенты с тяжёлым ОШ | Пациенты с тяжёлым ОШ | - | - | |
| Преднизолон по 7 мг/кг/сутки в/в | Пациенты с крайне тяжёлым ОШ | Пациенты с крайне тяжёлым ОШ | - | - | |
| Преднизолон по 10 мг/кг/сутки в/в | Пациенты с ТИТ | Пациенты с ТИТ | - | - | |
| Аскорбиновая кислота 5% - 20 мл каждые 6 часов в/в капельно | Все пациенты | Кроме пациентов с лёгким ОШ | - | - | |
| Фуросемид 0,5-1 мг/кг в/в каждые 8-12 часов при соблюдении темпа в/в инфузии | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | |
| Гепарин 1000 ед./час в/в (у детей - 100-150 ед./кг/сутки п/к) без ингаляций гепарина | Кроме пациентов с лёгким ОШ | Кроме пациентов с лёгким ОШ | - | - | |
| Эноксапарин 0,3 мл (или Надропарин 0,4 мл, Цибор 0,2 мл), кроме детей до 18 лет 1 раз в сутки п/к | - | - | Пациенты с сепсисом | Пациенты с сепсисом | |
| Инсулин (Рапид) каждые 6 часов п/к | Пациенты с сахаром крови ≥ 10 ммоль/л | Пациенты с сахаром крови ≥ 10 ммоль/л | Пациенты с сахаром крови ≥ 10 ммоль/л | ||
| Омепразол 40 мг (у детей 0,5 мг/кг) 1 раз на ночь в/в капельно | Кроме пациентов с лёгким ОШ | Кроме пациентов с лёгким ОШ | Все пациенты | Все пациенты | |
| Омепразол 40 мг (у детей 0,5 мг/кг) каждые 12 часов в/в капельно | - | - | Пациенты с ЖКК | Пациенты с ЖКК | |
| (у взрослых категория доказательности А) | |||||
| Стерофундин Изо (Рингер, Дисоль, Натрия хлорид 0,9%) | По табл. 9 | По табл. 9 | - | - | |
| Стерофундин Г-5 (Рингер, Дисоль, Натрия хлорид 0,9%) | - | По табл. 9 | - | - | |
| ГЭК | По табл. 9 | По табл. 9 | - | - | |
| Альбумин 20% | - | По табл. 9 | По табл. 9 | Пациенты с уровнем альбумина ≤ 30 г/л (общего белка ≤ 60 г/л) | |
| Нормофундин Г-5 (максимально до 40 мл/кг/сутки) | - | - | По табл. 9 | Все пациенты | |
| Реамберин 400-800 мл (у детей 10 мл/кг) в сутки до 11 дней | - | - | - | Все пациенты | |
| Цефалоспорины III поколения в/в, в/м | - | Все пациенты | Все пациенты | Все пациенты | |
| Ципрофлокса-цин по 100 мл каждые 12 часов (кроме детей) | - | - | Пациенты с сепсисом | Пациенты с сепсисом | |
| Амикацин по 7,5 мг/кг каждые 12 часов (включая детей) в/в, в/м | - | - | |||
| ПСС 3000 ед. | - | - | - | Согласно Приложению 12 к Приказу МЗ РФ №174 от 17.05.1999 г. | |
| ПСЧИ | - | - | - | ||
| СА | - | - | - | ||
| АКДС | - | - | - | ||
| Инвазивная ИВЛ | Пациенты с утратой сознания < 9 баллов по шкале Глазго (категория доказательности А); глубоким ожогом > 40% (категория доказательности А); глубоким ожогом на лице и прогрессирующим отёком мягких тканей (категория доказательности В); тяжёлой ТИТ с поражением гортани и риском обструкции (категория доказательности А); тяжёлой ТИТ продуктами горения (категория доказательности В); ОРДС | ||||
| Адреналин 0,1% каждые 2 часа ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | |
| АСС 3-5 мл каждые 4 часа ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | |
| (категория доказательности В) | |||||
| Гепарин по 5000 ед. на 3 мл физ. раствора каждые 4 часа (через 2 часа после АСС) ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | |
| (категория доказательности В) | |||||
| Санационная ФБС каждые 12 часов | Пациенты сТИТ продуктами горения | Пациенты с тяжёлой ТИТ продуктами горения | - | ||
| Сурфактант БЛ по 6 мг/кг каждые 12 часов эндо-бронхиально или ингаляции до 3-х дней | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с ОРДС | Пациенты с ОРДС | |
| Регидрон в зонд | По табл. 9 | - | - | - | |
| Энтеральная белковая смесь в зонд в объёме до 45 ккал/кг/сутки (категория доказательности А) через инфузомат | 800 гр | По табл. 9 | По табл. 9 | Пациенты, которые не могут или не хотят есть | |
| 3-х-компонентный мешок для парентерального питания в объёме до 35 ккал/кг/сутки через инфузомат | - | - |
Пациенты, которые не переносят энтеральную смесь |
Пациенты, которые не могут или не хотят есть и не переносят энтеральную смесь | |
| Иммуновенин 25-50 мл (у детей 3-4 мл/кг, но не больше 25 мл) 1 раз в 2 дня до 3-10 суток | - | - | Пациенты с тяжёлым сепсисом | Пациенты с тяжёлым сепсисом | |
| Глутамин энтерально 0,6 г/кг/сутки или в/в 0,4 г/кг/сутки | - | Все пациенты (категория доказательности А) | |||
| Эритроцитная масса | При хронических анемиях и при гемоглобине ниже 70 г/л показаниями к переливанию эритроцитсодержащих компонентов крови являются клинически выраженные признаки анемического синдрома (общая слабость, головная боль, тахикардия в покое, одышка в покое, головокружение, эпизоды синкопе), которые не могут быть устранены в течение непродолжительного времени в результате патогенетической терапии. Уровень гемоглобина не является основным критерием, определяющим наличие показаний. Показания к переливанию эритроцитсодержащих компонентов крови у пациентов могут определяться не только по уровню гемоглобина крови, но и с учетом доставки и потребления кислорода. Переливание эритроцитсодержащих компонентов может быть показано при снижении гемоглобина ниже 110 г/л, нормальном РаО2 и снижении напряжения кислорода в смешанной венозной крови (РvО2) ниже 35 мм.рт.ст., то есть увеличением экстракции кислорода выше 60 %. Формулировка показания - «снижение доставки кислорода при анемии, Hb ____г/л, РаО2 ____мм.рт.ст., РvО2_____мм рт. ст.». Если при любом уровне гемоглобина показатели оксигенации венозной крови остаются в пределах нормы, то переливание не показано.(Приказ Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501) | ||||
| СЗП |
Показаниями для переливания СЗП являются: 1) геморрагический синдром при лабораторно подтвержденном дефиците факторов коагуляционного гемостаза. Лабораторные признаки дефицита факторов коагуляционного гемостаза могут быть определены по любому из следующих показателей: протромбиновый индекс (ПТИ) менее 80 %; протромбиновое время (ПВ) более 15 секунд; международное нормализованное отношение (МНО) более 1,5; фибриноген менее 1,5 г/л; активное частичное тромбиновое время (АЧТВ) более 45 секунд (без предшествующей гепаринотерапии). .(Приказ Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501) |
||||
Сводная таблица регидратации в период ОШ
Таблица 9
| Сутки с момента травмы | 1-е сутки | 2-е сутки | 3-е сутки | |||
| 8 часов | 16 часов | 24 часа | 24 часа | |||
|
Объём, мл Состав |
2 мл х кг х % ожога* |
2 мл х кг х % ожога* |
2 мл х кг х % ожога* |
35-45 мл/кг (в/в + peros + через зонд) |
||
|
Стерофундин изотонический. Стерофундин Г-5 (на 2-е сутки) |
100% объёма | Оставшийся объём |
оставшийся объём |
- | ||
| ГЭК | - |
10 - 20 - 30 мл/кг |
10 - 15 мл/кг |
- | ||
| Альбумин 20% (мл) | - | - |
0,25 мл х кг х % ожога |
при альбумине крови ≤ 30 г/л | ||
| Нормофундин Г-5 | - | - | - | не больше 40 мл/кг | ||
| Парентеральное питание | - | - | - | по показаниям | ||
| Через зонд | Регидрон | 50-100 мл/час | 100-200 мл/час | - | - | |
| Энтеральное белковоепитание (ЭП) | 800гр | - | 50 мл/час х 20 часов |
75 мл/час х 20 часов |
||
| Ди-ета | Лёгкий ОШ | пить | ОВД | ОВД | ОВД | |
| Тяжёлый ОШ | Регидрон | Регидрон | ЭП или ВБД | ЭП или ВБД | ||
| Крайне тяжёлый ОШ | Регидрон | Регидрон | ЭП | ЭП | ||
* - при площади ожога больше 50% расчёт проводится на 50%
** - возможен учёт жидкости, введённой энтерально
*** - Допустимо принимать за уровень альбумина крови ½ от содержания общего белка крови. Объём раствора альбумина рассчитывать по формуле:
Альбумин 10% (мл) = (35 - альбумин крови, г/л) х ОЦК, л х 10
где ОЦК, л = ФМТ, кг: 13
Показания к переводу в ожоговое отделение из ОРИТ.
Перевод пострадавших в ожоговое отделение допускается:
1. по истечении периода ОШ, как правило, на 3-4-е сутки с момента травмы при отсутствии сохраняющихся нарушений функции жизнеобеспечения.
2. в период ООТ, септикотоксемии при отсутствии или компенсации нарушений дыхания, сердечной деятельности, центральной нервной системы, паренхиматозных органов, восстановления функции ЖКТ.
Немедикаментозное лечение
, УД А;
· Стол 11,режим 1, 2. Установка назогастрального зонда, катетеризация мочевого пузыря, катетеризация центральной вены.
Таблица 10
| Оборудование/аппаратура | Показания | Количество суток |
| Энтеральное белковое питание (нутритивная поддерка) | Обширные ожоги, невозможность самостоятельно восполнять потери | 5 - 30 суток |
|
Пребывание на флюидизирующей ожоговой кровати (типа Редактрон или «SAT») |
Обширные ожоги задней поверхности тела | 7 - 80 |
|
Помещение больного в палатах с ламинарным подогретым потоком воздуха до 30-33*С, аэроионизирующая установка, противопролежневые матрацы, накрывание больного теплоизолирующим одеялом. |
Обширные ожоги туловища | 7 - 40 суток |
| Аргоновый многофункциональный скальпель. | При оперативных вмешательствах | |
| ВЛОК | Обширные ожоги, интоксикация | |
| УФОК | Обширные ожоги, интоксикация | Период токсемии и септикотоксемии |
| Озонотерапия | Обширные ожоги, интоксикация | Период токсемии и септикотоксемии |
Инфузионная терапия. ИТ при ожогах проводится при наличии клинических показаний - выраженная потеря жидкости через раневую поверхность, высокие показатели гематокрита, с целью нормализации микроциркуляции. Продолжительность зависит от тяжести состояния и может составлять несколько месяцев. Используют физиологический раствор, солевые растворы, раствор глюкозы, раствор аминокислот, синтетические коллоиды, компоненты и препараты крови, жировые эмульсии, многокомпонентные препараты для ентерального питания.
Антибактериальная терапия.
При обширных ожогах антибактериальная терапия назначается с момента поступления. Используют по показаниям полусинтетические пенициллины, цефалоспорины I - IV поколений, аминогликозиды, фторхинолоны, карбопенемы.
Дезагреганты: п
о показаниямацетилсалициловая кислота, пентоксифиллин, низкомолекулярные гепарины, и др. в возрастных дозировках.
Местное лечение ран.
, (УД А).
Цель местного лечения очищение ожоговой раны от некротического струпа, подготовка раны к аутодермопластике, создание оптимальных условий для эпителизации поверхностных и пограничных ожогов.
Препарат для местного лечения поверхностных ожогов должен способствовать созданию благоприятных условий для реализации репаративных возможностей эпителия: он должен обладать бактериостатическими или бактерицидными свойствами, не должен обладать раздражающим и болевым действием, аллергическими и другими свойствами, не должен прилипать к раневой поверхности, сохранять влажную среду. Все эти качества препарат должен сохранять на протяжении длительного времени.
Для местного лечения используют повязки с антисептическими растворами, мазямии гелями на водорастворимой и жировой основах (октенидина
дигидрохлорид, сульфадиазин серебра, повидон-йод, многокомпонентные мази (левомеколь, офломелид), различными покрытиями с антибиотиками и антисептиками, гидрогелевые покрытия, повязками из вспененного полиуретана, повязками природного, биологического происхождения.
Перевязки проводятся через 1 - 3 дня. Во время перевязок нужно бережно снимать только верхние слои повязки после отмачивания стерильной водой, растворами антисептиков. Предлежащие к ране слои марли удаляют только на участках где имеется гнойное отделяемое. Нецелесообразно полностью менять повязку, если она свободно не отделяется. Насильственное снятие нижних слоев марли нарушает целость вновь появившегося эпителия, мешает нормальному процессу эпителизации. В случаях благоприятного течения наложенная после первичного туалета раны повязка может оставаться на ране до полной эпителизации и не требует смены.
Эффективным является обработка раневой поверхности душем из проточной стерильной водой с использованием моющих антисептических растворов, очищение раневых поверхностей аппаратами гидрохирургических систем, пьзотерапия, ультрозвуковая санация ран ультразвуковыми аппаратами. После мытья рана закрывается повязками с мазями, вспененным полиуретаном, неадгеззивными повязками с антисептиками.
В случае ограничения возможности проведения ранней хирургической некрэктомии возможно проведение химической некрэктомии с использованием Салициловой мази 20% или 40%, бензойной кислоты.
Перечень основных лекарственных средств
, (УД А) (таблица 11)
Таблица 11
| Препарат, формы выпуска | Дозирование | Длительность применения | Вероятность % | Уровень доказательности | ||||
| Местноанестезирующие препараты: | ||||||||
| Местные анестетики (прокаин, лидокаин) | Согласно форме выпуска | По показаниям | 100% | А | ||||
| Средства для наркоза | А | |||||||
| Антибиотики | ||||||||
| Цефуроксим | 1,5 г. в/в, в/м, согласно инструкции | По показаниям, согласно инструкции | А | |||||
|
Цефазолин |
1 - 2 г, согласно инструкции |
По показаниям, согласно инструкции | 80% | А | ||||
| Цефтриаксон | 1-2 гр согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Цефтазидим | 1-2 гр в/м, в/в, согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Цефепим | 1-2 г, в/м/ в/в согласно инструкции | По показаниям, согласно инструкции | А | |||||
|
Амоксициллин/клавуланат |
600мг, в/в согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Ампициллин/сульбактам | 500-1000мг, в,м, в/в, 4 раза в сутки | По показаниям, согласно инструкции | 80% | А | ||||
| Ванкомицин | порошок/лиофилизат для приготовления раствора для инфузий 1000 мг, согласно инструкции | По показаниям, согласно инструкции | 50% | А | ||||
| Гентамицин | 160 мг в/в, в/м, согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Ципрофлоксацин, раствор для внутривенных инфузий | 200 мг 2 раза в/в, согласно инструкции | По показаниям, согласно инструкции | 50% | А | ||||
| Левофлоксацин | раствор для инфузий 500 мг/100 мл, согласно инструкции | По показаниям, согласно инструкции | 50% | А | ||||
| Карбопенемы | согласно инструкции | По показаниям, согласно инструкции | А | |||||
| Анальгетики | ||||||||
|
Трамадол раствор для инъекций 100мг/2мл по 2 мл в ампулах 50 мг в капсулах, таблетках |
50-100 мг. в/в, через рот. максимальная суточная доза 400мг. |
По показаниям, согласно инструкции | А | |||||
| Метамизол натрия 50% | 50% - 2,0 внутримышечно до 3 раз | По показаниям, согласно инструкции |
80% |
А | ||||
| Кетопрофен | согласно инструкции | По показаниям, согласно инструкции | А | |||||
| Другие НПВС | согласно инструкции | По показаниям, согласно инструкции | А | |||||
| Наркотические анальгетики (промедол, фентанил, морфин) | По показаниям, согласно инструкции | 90% | А | |||||
| Дезагреганты и антикоагулянты | ||||||||
| Гепарин | 2,5 - 5 т. ЕД - 4 - 6 раз в день | По показаниям, согласно инструкции | 30% | А | ||||
| Надропарин кальций, раствор для инъекций | 0,3, 0,4, 0,6 ЕД п/к | По показаниям, согласно инструкции | 30% | А | ||||
| Эноксапарин, раствор для инъекций в шприце | 0,4, 0,6 6 ЕД п/к | По показаниям, согласно инструкции | 30% | А | ||||
| Пентоксифиллин 5% - 5,0 | в/в, через рот | По показаниям, согласно инструкции | 30% | А | ||||
| Ацетилсалициловая кислота 0,5 | через рот | По показаниям, согласно инструкции | 30% | А | ||||
| Медикаменты для местного лечения | ||||||||
| Повидон-йод | Флакон 1 литр | По показаниям, согласно инструкции | 100% | А | ||||
| Хлоргекседин | Флакон 500 мл | По показаниям, согласно инструкции | 100% | А | ||||
| Перекись водорода | Флакон 500 мл | По показаниям, согласно инструкции | 100% | А | ||||
| Октенидина дигидрохлорид 1% |
Флакон 350 мл, 20 гр |
По показаниям, согласно инструкции | 100% | А | ||||
| Перманганата калия | Для приготовления водного раствора | По показаниям, согласно инструкции | 80% | А | ||||
| Мази на водорастворимой и жировой основе (серебросодержащие, антибиотик и антисептик содержащие, многокомпонентные мази) | Тюбики, флаконы, контейнеры | По показаниям, согласно инструкции | 100% | А | ||||
| Перевязочные средства | ||||||||
| Марля, марлевые повязки | метров | По показаниям, согласно инструкции | 100% | А | ||||
| Бинты медицинские | Шт. | По показаниям, согласно инструкции | 100% | А | ||||
| Бинты эластические | Шт. | По показаниям, согласно инструкции | 100% | А | ||||
| Раневые покрытия (гидрогелевые, плёночные, гидроколлоидные и др) | Пластины | По показаниям, согласно инструкции | 80% | А | ||||
| Ксеногенные раневые покрытия (свиная кожа, кожа телят, препараты на основе перикарда, брюшины, кишечника) | пластины | По показаниям, согласно инструкции | 80% | А | ||||
| Трупная человеческая кожа | пластины | По показаниям, согласно инструкции | 50% | А | ||||
| Суспензии клеток кожи культивированные биотехнологическими методами | флаконы | По показаниям, согласно инструкции | 50% | А | ||||
| Инфузионные препараты | ||||||||
| Натрия хлорид, раствор для инфузий 0,9% 400мл | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Раствор Рингера лактат | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Натрия хлорид, калия хлорид, натрий уксуснокислый, | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Натрия хлорид, калия хлорид, натрия гидрокарбонат | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Глюкоза 5, 10% | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Глюкоза 10% | Ампулы 10 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Глюкоза 40% | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Декстран, 10 % раствор для инфузий | 400мл | По показаниям, согласно инструкции | 80% | А | ||||
| Другие медикаменты (по показаниям) | ||||||||
| Витамины группы В | ампулы | По показаниям, согласно инструкции | 50% | А | ||||
| Витамины группы С | ампулы | По показаниям, согласно инструкции | 50% | А | ||||
| Витамины группы А | ампулы | По показаниям, согласно инструкции | 50% | А | ||||
| Токоферолы | капсулы | По показаниям. согласно инструкции | 80% | А | ||||
| Н 2 блокаторы и ингибиторы протоновой помпы | ампулы | По показаниям, согласно инструкции | 80% | А | ||||
| Этамзилат, раствор для инъекций в ампуле 12,5% | ампулы 2мл | По показаниям, согласно инструкции | 50% | А | ||||
| Аминокапроновая кислота | Флаконы | По показаниям, согласно инструкции | 50% | А | ||||
| Дифенгидрамин | Ампулы 1%-1мл | По показаниям, согласно инструкции | 50% | А | ||||
| Преднизолон | Ампулы 30мг | По показаниям, согласно инструкции | 50% | А | ||||
| Метоклопрамид | Ампулы 0,5%-2мл | По показаниям, согласно инструкции | 50% | А | ||||
| Инсулин человеческий | Флаконы 10мл/1000ед | По показаниям, согласно инструкции | 90% | А | ||||
| Аминофилин | Ампулы 2,5%-5мл | По показаниям, согласно инструкции | 50% | А | ||||
| Амброксол | 15мг-2мл | По показаниям, согласно инструкции | 80% | А | ||||
| Фуросемид | Ампулы 2мл | По показаниям, согласно инструкции | 50% | А | ||||
| Нистатин | Таблеки | По показаниям, согласно инструкции | 50% | А | ||||
| Амброксол | Сироп 30мг/5мл 150мл | По показаниям, согласно инструкции | 80% | А | ||||
| Нандролона деконоат | Ампулы 1мл | По показаниям | 50% | А | ||||
|
Энтеральное белковое питание (нутритивная под-дерка) Стерильная смесь в соотношении белки-7,5г, Жиры-5,0г, углеводы-18,8г. Суточный обьем от 500мл, до 1000мл. |
Мешки обьемом 800гр | По показаниям | 100% | А | ||||
| 3-х-компонентный мешок для парентерального питания в объёме до 35 ккал/кг/сутки 70/180, 40/80 через инфузомат | Мешки обьемом 1000, 1500мл | По показаниям | 50% | А | ||||
*ОБ протекает с поражением всех органов и систем человеческого организма, поэтому требует применения различных групп медикаментов (например гастропротекторы, церебропротекторы). Приведённая таблица не может охватить всей группы медикаментов, используемых в терапии ожоговой болезни. Поэтому в таблице указаны наиболее часто применяемые лекарственные препараты.
Хирургическое вмешательство
1.Операция- Первичная хирургическая обработка ожоговой раны.
Всем пациентам проводится первичная хирургическая обработка ожоговой раны (ПХОР
).
Цель операции - Очищение раневых поверхностей и уменьшение бактериального числа в ране.
Показания -Наличие ожоговых ран.
Противопоказания.
Техника ПХОР: тампонами, смоченными растворами антисептиков (раствор повидон-йод, нитрофуран, октенидина гидрохлорид, хлоргекседина) кожные покровы вокруг ожога очищается от загрязнения, с обожженной поверхности удаляют инородные тела и отслоившийся эпидермис, напряженные крупные пузыри надрезают и выпускают их содержимое. Раны обрабатывают растворами антисептиков (раствор повидон-йода, октенидина дигидрохлорид, нитрофурана, хлоргекседина). Накладываются повязки с растворами антисептиков, гидрогелевые, гидроколлоидные биологические и природные покрытия.
2. Некротомия.
Цель операции - рассечение рубцов для декомпрессии и восстановления кровоснабжения конечности, экскурсии грудной клетки
Показания. Циркулярное сдавление плотным некротическим струпом грудной клетки, конечностей с признаками нарушения кровообращения.
Противопоказания. При клинике сдавления и угрозе омертвения конечности противопоказании нет.
После обработки операционного поля трижды раствором повидон-йода проводится продольное рассечение ожогового струпа до здоровых тканей. Разрезов может быть 2 и более. При этом края разреза должны разойтись, не препятствовать кровоснабжению конечности и экскурсии грудной клетки.
2. Операция - Некрэктомия
Некрэктомии различается на следующие виды по срокам выполнения.
РХН- ранняя хирургическая некрэктомия 3-7 сутки.
ПХН-поздняя хирургическая некрэктомия 8-14сутки.
ХОГР- хирургическая обработка гранулирующей раны позднее 15суток.
По глубине удаляемых тканей.
Тангенциальные.
Фасциальные.
Первоначально планируются сроки предстоящей некрэктомии, вид и обьем предстоящего оперативного вмешательства. Средние сроки проведения некрэктомии 3-14 дней.
По глубине удаляемых тканей.
Тангенциальные.
Фасциальные.
Операция является травматичной, затратной, требует массивных трансфузии компонентов и препаратов крови, наличия аллогенных, ксеногенных, биологических, синтетических раневых покрытий, высокой квалификации анестезиологв, реаниматологв, комбустиолов.
Учитывая выраженную травматизацию тканей при проведении данных операций и массивную кровопотерю при их выполнении достигающую до 300 мл с одного процента удаляемых кожных покровов, при планировании некрэктомии более 5% необходим формировать запас одногрупной СЗП и эритроцитарной массы. С целью уменьшения кровопотери необходимо применение гемостатиков как местного действия- аминокапроновая кислота, так и общего- триниксановая кислота, этамзилат.
Цель операции - Иссечение ожогового струпа с целью очищения раны и подготовке к трансплантации кожи, уменьшение инфекционных осложнений, интоксикации.
Показания. Наличие некротического струпа на поверхности раны.
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, массивные ожоги осложненные поражением дыхательных органов, сопутствующие ожоговой травме тяжелые поражения печени, почек, сердца, центральной нервной системы, сахарный диабет в декомпенсированной форме, наличие кровотечения из желудочно-кишечного тракта, состояние интоксикационного психоза у пациента, стойкое нарушение нормальной гемодинамики, Нарушение свертываемости крови.
Методика проведения процедуры/вмешательства:
Некрэктомия проводится в условиях операционной под общим обезболиванием.
После 3х кратной обработки операционного поля р-м повидон йод, производится иньецирование по показаниям подкожно-жировой клетчатки с целью выравнивания рельефа и снижение кровопотери.
С помощью некротома: в качестве некротома можно применять электродерматомы, ножи Гамбди, ультрозвуковые, радиоволновые, гидрохирургические десекторы типа различных производителей, аргонового многофункционального скальпеля.
В пределах жизнеспособных тканей производится некрэктомия. В дальнейшем производится гемостаз, как местный (аминокапроновая кислота, перекись водорода, электрокоагулирование) так и общего характера (триниксановая кислота, СЗП, факторы свертывания).
В дальнейшем после формирования стойкого гемостаза при проведении ограниченных некрэктомий на площади до3% и стабильного состояния пациента осуществляется аутодермопластика свободными расщепленными аутотрансплантатами взятыми дерматомом с донорских участков.
При выполнении некрэктомий на площади свыше 3%, имеется высокий риск выполнения нерадикального удаления некротизированных тканей, раневые поверхности закрываются раневыми покрытиями природного (аллогенная кожа, ксеногенные покрытия), биологического так или синтетического характера, с целью восстановления утраченной барьерной функции кожных покровов.
После полного очищения раневой поверхности выполняется восстановление кожных покровов трансплантацией кожи.
Операция - Хирургическая обработка гранулирующей раны (ХОГР)
Цель: иссечения патологических грануляции и улучшения приживления расщеплённых кожных трансплантатов.
Показания.
1. Гранулирующие ожоговые раны
2. Остаточные длительно незаживающие раны
3. Раны с патологическими гранулциями
Противопоказания. Крайне тяжёлое состояние пациента, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Для проведения ХОГР обширных ожогов обязательным условие является наличие электрического дерматома, ножа Гамби. Более эффективным и менее травматичным является обработка грануляции гидрохирургическими аппаратами.
Проводится обработка операционного поля раствором повидон-йода, хлоргекседином, другими антисептиками. Выполняется иссечение патологических грануляции. При обильных кровотечениях операция сопровождается введением коппонентов и препаратов крови. Операция может закончиться ксенотрансплантацией, аллотрансплантацией кожи, трансплантацией пластов кератиноцитов, раневых покрытий 2 - 4 поколений.
Операция - Аутодермопластика (АДП).
Является основной операцией при глубоких ожогах. АДП может проводиться от 1 до 5-6 (и более) раз до полного восстановления утраченного кожного покрова.
Цель операции - устранить или частично уменьшить рану, возникший в результате ожогов, с помощью трансплантации свободных тонких кожных лоскутов, срезаемых из неповреждённых участков тела самого пациента.
Показания.
1. Обширные гранулирующие ожоговые раны
2. Раны после хирургической некрэктомии
3. Мозаичные раны, остаточные раны на площади более 4 х 4 см 2 поверхности тела
4. при обширных ожогах 3А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран.
Противопоказания.
Методика проведения процедуры/вмешательства:
Для проведения АДП обширных ожогов обязательным условие является наличие электрического дерматома, перфоратора кожи. Ручные методы взятия кожи приводят к потере («порче») донорского места, что осложняет последующее лечение.
Обработка донорских мест трижды спиртом 70%, 96%, раствором повидон-йода, хлоргекседином, октенидина дигидрохлорид, кожными антисептиками. Электродерматомом снимается расщеплённый кожный лоскут толщиной 0,1 - 0,5 см 2 на площади до 1500 - 1700 см 2 . На донорское место накладывается повязка марлевая повязка с раствором антисептиков или плёночные, гидроколоидные, гидрогелевые раневые покрытия.
Расщеплённые кожные трансплантаты (по показаниям) перфорируются с коэфициентом перфорации 1: 1, 5, 1:2, 1:3, 1:4, 1:6.
Перфорированные трансплантаты переносятся на ожоговую рану. Фиксация к ране (при необходимости) проводится степлером, швами, фибриновым клеем. При тяжёлом состояние пациента для увеличения площади закрытия раны проводится комбинированная аутоаллодермопластика, аутоксенодермопластика (сетка в сетке, трансплатация участками и др), трансплантация выращенными в лабораторных условиях клетками кожи - фибробласты, кератиноциты, мезенхимальные стволовые клетки.
Рана закрывается марлевой повязкой с раствором антисептика, мазью на жировой или водорастворимой основах, синтетическими раневыми покрытиями.
Операция - Трансплантация ксеногенной кожи, тканей.
Цель операции
Показания.
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Обработка операционного поля раствором антисептиков (повидон-йод, спирт 70%, хлоргекседин). Раны промываются растворами антисептиков. На поверхность ран трансплантируются цельные или перфорированные плстины ксеногенной кожи (ткани). При комбинированной трансплантации расщеплённой аутокожи и ксеногенной кожи (ткани), ксеногенная ткань накладывается поверх перфорированной с высоким коэфициентом перфорации аутокожи (сетка в сетке). Рана закрывается марлевой повязкой с мазью или раствором антисептика.
Операция - Трансплантация аллогенной кожи.
Цель операции - Временное закрытие раны с целью уменьшения потерь с раневой поверхности, защиты от микроорганизмов, создание оптимальных условий для регенерации.
Показания.
1. глубокие ожоги (3Б-4 степени) на площади более 15-20% поверхности тела при невозможности одномоментной аутотрансплантации кожи в связи с обильным кровотечением во время некрэктомии. При срезании кожных трансплантатов увеличивается общая площадь ран на время, пока эпителизируются раны на месте срезанных аутотрансплантатов и наступит приживление пересаженных трансплантатов;
2. дефицит донорских ресурсов кожи;
3. невозможность одномоментной аутотрансплантации кожи в связи с тяжестью состояния больного;
4. как временное покрытие между этапами трансплантации аутокожи;
5. во время подготовки гранулирующих ран при глубоких ожогах к аутотрансплантации кожи у больных с тяжелыми сопутствующими заболеваниями, при вялотекущем раневом процессе со сменой КТ на каждой перевязке;
6. при обширных ожогах 3А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран.
7. при обширных пограничных ожогах с целью уменьшения потерь через ожоговую рану, уменьшение боли, профилактики микробной контаминации
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Обработка операционного поля раствором антисептиков (повидон-йод, спирт 70%, хлоргекседин). Раны промываются растворами антисептиков. На поверхность ран трансплантируются цельные или перфорированные плстины аллогенной кожи. При комбинированной трансплантации расщеплённой аутокожи и аллогенной (трупной) кожи, трупная кожа накладывается поверх перфорированной с высоким коэфициентом перфорации аутокожи (сетка в сетке). Рана закрывается марлевой повязкой с мазью или раствором антисептика.
Другие виды лечения
Трансплантация культивированных фибробластов, трансплантация культивированных кератиноцитов, комбинированная трансплантация культивированных клеток кожи и аутокожи.
Показания для консультации специалистов
Таблица 12
Показания для перевода в отделение интенсивной терапии и реанимации:
1. Ухудшение состояния пациента с появлением дыхательной, сердечно-сосудистой, печёночной и почечной недостаточностью.
2. Осложнение ожоговой болезни - кровотечения, сепсис, полиорганная недостаточность
3. Тяжёлое состояние после обширной кожной аутопластики
Индикаторы эффективности лечения
· Очищение раны от некротических тканей, клиническая готовность раны к восприятию кожного трансплантата, процент приживления кожных трансплантатов, срок стационарного лечения. восстановление трудоспособности;
· восстановление двигательной функции и чувствительности пораженного сегмента кожных покровов;
· эпителизация ран;
· срок стационарного лечения. восстановление трудоспособности;
Дальнейшее ведение.
После выписки пациента из стационара подлежит наблюдению, лечению в поликлинике у врачей хирурга, травматолога, терапевта.
Дифференциальный диагноз
При известном анамнезе, факте получения обширных ожогов, дифференциальный диагноз не проводится.
Лечение за рубежом




